Al llegar la pulsioximetría, llegó la medición no invasiva y continua de la oxigenación del paciente, causando revuelo en el mundo de la anestesia y mejorando la seguridad del paciente.
En 1987 para administrar anestesia general en los Estados Unidos, incluyeron la misma, primero en quirófano, posteriormente en las salas de recuperación y cuidados intensivos. Conoce un poco a continuación sobre el tema en cuestión y que tan relevante es el uso de este medio para la salud del paciente.
¿Qué es la pulsioximetria?
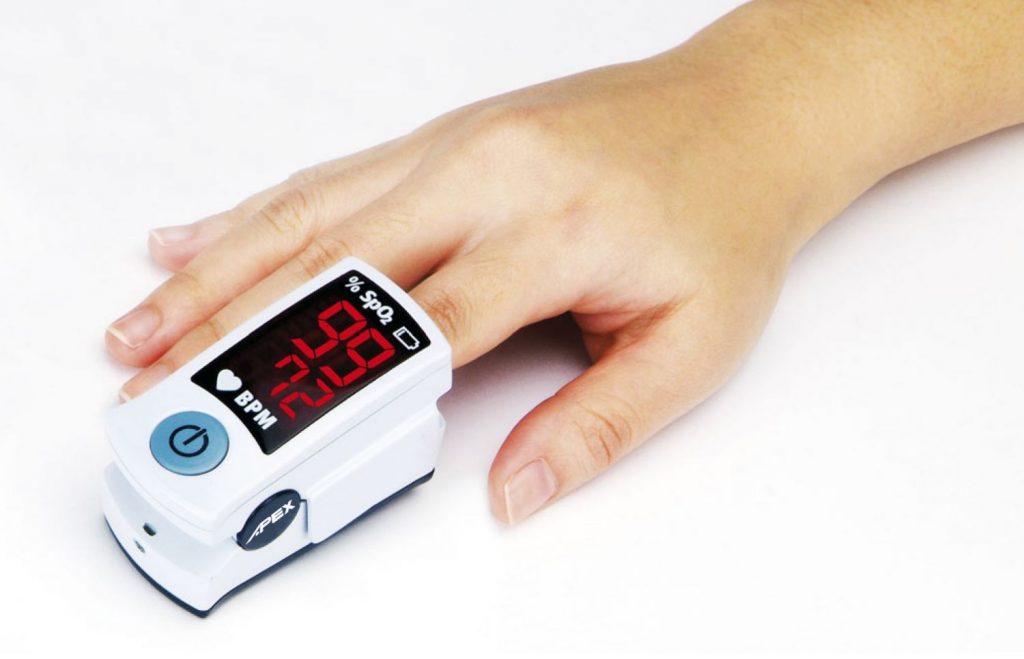
La pulsioximetría es una prueba diagnóstica usada constantemente en los hospitales y las urgencias médicas, para conocer la cantidad o saturación de oxígeno en la sangre. Esta prueba se realiza sin necesidad de extraer sangre, como ocurre en la gasometría arterial, por eso esta prueba es tan diferente y muy usada por los médicos.
El oxígeno por medio de los alveolos del pulmón pasa a la sangre, transportado dentro de los glóbulos rojos, unido a la hemoglobina, la cual representa un conjunto de proteínas con molécula de hierro. A ella se fija el oxígeno, cambiando así las proteínas de forma, y es lo que aprovecha la pulsioximetría para medir el oxígeno de la sangre.
¿Cuál es el aparato usado en la pulsioximetria?

El aparato usado en la pulsioximetria, para medir el oxígeno en sangre es un pulsioxímetro, el cual contiene una pequeña pinza que se coloca en la punta de uno de los dedos de las manos.
Cuenta con un emisor de luz en un extremo así como también en el otro extremo de enfrente un receptor, entonces la luz atraviesa el dedo, así alterándose con la hemoglobina oxigenada.
Lo que quiere decir que a mayor cantidad de moléculas de hemoglobina hay ocupadas con oxígeno, se alterara más el haz de luz, esto es recopilado por el receptor del pulsioxímetro, para interpretar, y dar un valor numérico. Este viene a ser el porcentaje de oxígeno existente en la sangre, tan solo son unos instantes y tampoco molesta al paciente, pues un método no invasivo.
¿Cuál es la historia de la pulsioximetria?
En el año 1935 Matthes desarrolló el primer aparato de longitud de onda que podía medir la cantidad de oxígeno, contentivos de filtros rojos y verdes, que luego cambiaron a filtros rojos e infrarrojos.
Para el año 1949 se le añadió una capsula de presión, por Wood, esta era para exprimir la sangre fuera de la oreja, colocando así en cero en un esfuerzo de la saturación absoluta de oxígeno.
En el año 1964 Shaw coloca un oxímetro de medición absoluta con ocho longitudes de onda de luz, que vendía Hewlett Packard, solo era usado para funciones pulmonares y a laboratorios de sueño, por su costo y tamaño. Finalmente para el año 1974, la pulsioxiometría fue desarrollada por Takuo Aoyagi y Michio Kishi, bioingenieros de Nihon Kohden.
El cirujano Susumu Nakajima y sus asociados en el año 1975, por primera vez usaron la pulsioximetria en pacientes mediante este dispositivo. La Biox lo comercializa en 1981 y Nellcor en 1983, la Biox se enfocó en pacientes de cuidados respiratorios, pero descubrió que sus dispositivos eran usados en los quirófanos para el monitoreo de los niveles de oxígeno.
Biox uso sus recursos de mercadeo para dirigirse a los quirófanos en el año 1982, surgiéndole la competencia por Nellcor. Esta tecnología ha sido aprovechada por algunos fabricantes de smartwatch que monitorizan tus niveles de oxígeno en sangre.
¿Cómo se medía el oxígeno en sangre antes de la pulsioximetria?
Antes de la llegada del pulsiómetro, la oxigenación se media por medio de gases en la sangre arterial, con tan solo algunos minutos de proceso en un laboratorio.
Ya que la ausencia de oxígeno los daños cerebrales comienzan en 5 minutos, y su muerte cerebral a los 10 a 15 minutos del mismo; sólo en los Estados Unidos se gastaron 2 billones anuales con este proceso medición.
Se usa la Pulsioxiometría para detectar y realizar pruebas de apnea del sueño de manera portátil y en casa. El primer dispositivo en la yema del dedo lo implementaron por conectividad Bluetooth por parte de Nonin Medical, en el año 2009. Permitió a los médicos comprobar el estado de sus pacientes por medio de registros en línea y sistemas de telemedicina para el hogar.
¿Cómo se interpreta la pulsioximetria?
Los niveles de saturación de O2 / PaO2 (presión arterial de oxígeno) 2 en mmHg:
- 100 %: 288 mmHg.
- 98,4 %: 100 mmHg.
- 95 %: 80 mmHg.
- 90 %: 59 mmHg.
- 80 %: 48 mmHg.
- 73 %: 40 mmHg.
- 60 %: 30 mmHg.
- 50 %: 26 mmHg.
- 40 %: 23 mmHg.
- 35 %: 21 mmHg.
- 30 %: 18 mmHg.
Existe un valor crítico y es cuando PaO2 60 mm de Hg corresponde con una saturación del 90 %, lo que implica que pequeñas disminuciones de la PaO2 ocasionan desaturaciones importantes. Ahora por encima del 90-95 %, grandes aumentos de la PaO2 no son incrementos significativos de la saturación de oxígeno.
En la pulsoxiometria es causa de alarma si las saturaciones son inferiores al 95 % (90 o 92 % si existen problemas pulmonares), hay que dar tratamiento inmediato a los pacientes.
¿Cómo es la actuación según él % de saturación en la pulsoxiometria?
- Con saturaciones de 95 %: no actuar de manera inmediata.
- Con saturaciones de 95-90 %: aplicar tratamiento inmediato y monitorear al paciente.
- Con saturaciones menores al 90 %: es un paciente grave, se le debe aplicar oxigenoterapia, tratamiento y trasladarse al hospital.
- Con saturaciones menores al 80 %: considerar la intubación y ventilación mecánica.
- En niños con menos del 92 %: hay que llevarlos al hospital.
¿Cuáles son las ventajas y desventajas de la pulsoxiometria con respecto a la gasometría arterial?

Ventajas:
- Proporciona una monitorización instantánea y continua.
- Es un procedimiento no invasivo ni doloroso y de fácil uso.
- Es más económico su acceso.
- Portátil y manejable.
Desventajas:
- No aporta datos sobre la ventilación ni el pH del paciente.
- Los enfermos críticos tienen mala perfusión periférica, por lo tanto hay que iniciar un tratamiento u otras pruebas de manera rápida.




